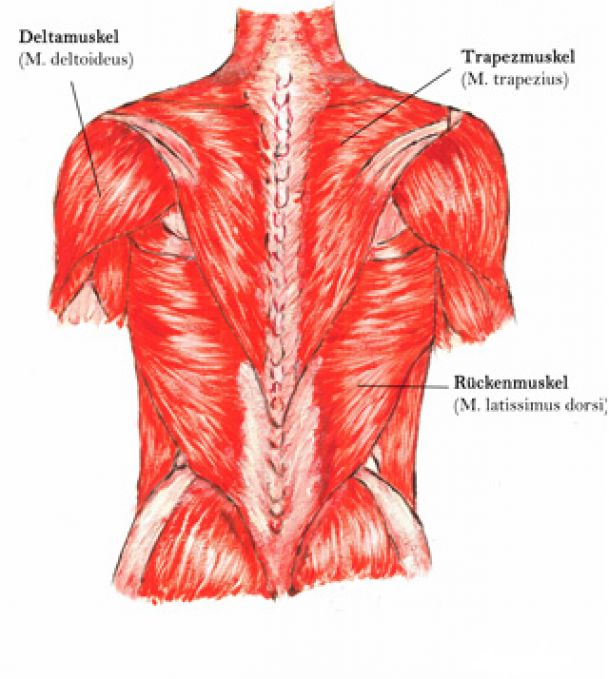
Cholesterinwerte




Ich freue mich von Herzen über Ihren Besuch auf meiner Website und möchte Sie darüber informieren, dass ich neben meiner langjährigen Erfahrung in der Neurochirurgie, Neurologie und Schmerzklinik auch Autor zweier Bücher zum Thema Bandscheibenerkrankungen der Lendenwirbelsäule sowie eines umfassenden Buches zur Neurologie bin. Ich bin immer für Sie da, wenn Sie Unterstützung im Zusammenhang mit Ihrer Erkrankung benötigen. Zögern Sie bitte nicht, mich jederzeit zu kontaktieren. Ich bin jederzeit für Sie da und Sie können sich gerne unter der folgenden Telefonnummer an mich wenden.

Ich freue mich von Herzen über Ihren Besuch auf meiner Website und möchte Sie darüber informieren, dass ich neben meiner langjährigen Erfahrung in der Neurochirurgie, Neurologie und Schmerzklinik auch Autor zweier Bücher zum Thema Bandscheibenerkrankungen der Lendenwirbelsäule sowie eines umfassenden Buches zur Neurologie bin. Ich bin immer für Sie da, wenn Sie Unterstützung im Zusammenhang mit Ihrer Erkrankung benötigen. Zögern Sie bitte nicht, mich jederzeit zu kontaktieren. Ich bin jederzeit für Sie da und Sie können sich gerne unter der folgenden Telefonnummer an mich wenden.
DR.MED.AFSHIN SERESTI
Frankfurter Berg, Bergen-Enkheim, Nieder-Eschbach, Harheim, Kalbach-Riedberg, Nieder-Erlenbach, Innenstadt, Sossenheim, Unterliederbach, Zeilsheim, Sindlingen, Nied, Höchst, Fechenheim, Seckbach, Riederwald, Berkersheim, Bonames, Preungesheim, Eckenheim, Eschersheim, Dornbusch, Ginnheim, Niederursel, Heddernheim, Praunheim, Hausen, Rödelheim, Griesheim

Ich freue mich von Herzen über Ihren Besuch auf meiner Website und möchte Sie darüber informieren, dass ich neben meiner langjährigen Erfahrung in der Neurochirurgie, Neurologie und Schmerzklinik auch Autor zweier Bücher zum Thema Bandscheibenerkrankungen der Lendenwirbelsäule sowie eines umfassenden Buches zur Neurologie bin. Ich bin immer für Sie da, wenn Sie Unterstützung im Zusammenhang mit Ihrer Erkrankung benötigen. Zögern Sie bitte nicht, mich jederzeit zu kontaktieren. Ich bin jederzeit für Sie da und Sie können sich gerne unter der folgenden Telefonnummer an mich wenden.
DR.MED.AFSHIN SERESTI
Frankfurter Berg, Bergen-Enkheim, Nieder-Eschbach, Harheim, Kalbach-Riedberg, Nieder-Erlenbach, Innenstadt, Sossenheim, Unterliederbach, Zeilsheim, Sindlingen, Nied, Höchst, Fechenheim, Seckbach, Riederwald, Berkersheim, Bonames, Preungesheim, Eckenheim, Eschersheim, Dornbusch, Ginnheim, Niederursel, Heddernheim, Praunheim, Hausen, Rödelheim, Griesheim

Ich freue mich von Herzen über Ihren Besuch auf meiner Website und möchte Sie darüber informieren, dass ich neben meiner langjährigen Erfahrung in der Neurochirurgie, Neurologie und Schmerzklinik auch Autor zweier Bücher zum Thema Bandscheibenerkrankungen der Lendenwirbelsäule sowie eines umfassenden Buches zur Neurologie bin. Ich bin immer für Sie da, wenn Sie Unterstützung im Zusammenhang mit Ihrer Erkrankung benötigen. Zögern Sie bitte nicht, mich jederzeit zu kontaktieren. Ich bin jederzeit für Sie da und Sie können sich gerne unter der folgenden Telefonnummer an mich wenden.
Frankfurter Berg, Bergen-Enkheim, Nieder-Eschbach, Harheim, Kalbach-Riedberg, Nieder-Erlenbach, Innenstadt, Sossenheim, Unterliederbach, Zeilsheim, Sindlingen, Nied, Höchst, Fechenheim, Seckbach, Riederwald, Berkersheim, Bonames, Preungesheim, Eckenheim, Eschersheim, Dornbusch, Ginnheim, Niederursel, Heddernheim, Praunheim, Hausen, Rödelheim, Griesheim

Ich freue mich von Herzen über Ihren Besuch auf meiner Website und möchte Sie darüber informieren, dass ich neben meiner langjährigen Erfahrung in der Neurochirurgie, Neurologie und Schmerzklinik auch Autor zweier Bücher zum Thema Bandscheibenerkrankungen der Lendenwirbelsäule sowie eines umfassenden Buches zur Neurologie bin. Ich bin immer für Sie da, wenn Sie Unterstützung im Zusammenhang mit Ihrer Erkrankung benötigen. Zögern Sie bitte nicht, mich jederzeit zu kontaktieren. Ich bin jederzeit für Sie da und Sie können sich gerne unter der folgenden Telefonnummer an mich wenden.
Die Ratschläge darf nicht zur Selbstdiagnose-oder -behandlung verwendet werden und kann einen Arztbesuch nicht ersetzen.
Frankfurter Berg, Bergen-Enkheim, Nieder-Eschbach, Harheim, Kalbach-Riedberg, Nieder-Erlenbach, Innenstadt, Sossenheim, Unterliederbach, Zeilsheim, Sindlingen, Nied, Höchst, Fechenheim, Seckbach, Riederwald, Berkersheim, Bonames, Preungesheim, Eckenheim, Eschersheim, Dornbusch, Ginnheim, Niederursel, Heddernheim, Praunheim, Hausen, Rödelheim, Griesheim