Privatärztlicher Hausbesuchsdienst rund um die Uhr
Ich freue mich sehr, wenn Sie meine privatärztlichen Hausbesuche und medizinischen Dienste vor Ort in Anspruch nehmen möchten.
Zögern Sie nicht, mich anzurufen, wenn Sie einen Hausbesuch für sich oder einen Angehörigen wünschen sollten.
Ich beantworte Ihnen sehr gern alle Fragen, die Sie haben. Rufen Sie mich einfach an.
Ich freue mich, wenn ich Ihnen helfen kann und stehe Ihnen gerne zur Verfügung.
Mit freundlichen Grüßen
Ihr Arzt Dr. med. Afshin Seresti
Tel: 0152 06 05 69 69
Frankfurter Berg, Bergen-Enkheim, Nieder-Eschbach, Harheim, Kalbach-Riedberg, Nieder-Erlenbach, Innenstadt, Sossenheim, Unterliederbach, Zeilsheim, Sindlingen, Nied, Höchst, Fechenheim, Seckbach, Riederwald, Berkersheim, Bonames, Preungesheim, Eckenheim, Eschersheim, Dornbusch, Ginnheim, Niederursel, Heddernheim, Praunheim, Hausen, Rödelheim, Griesheim
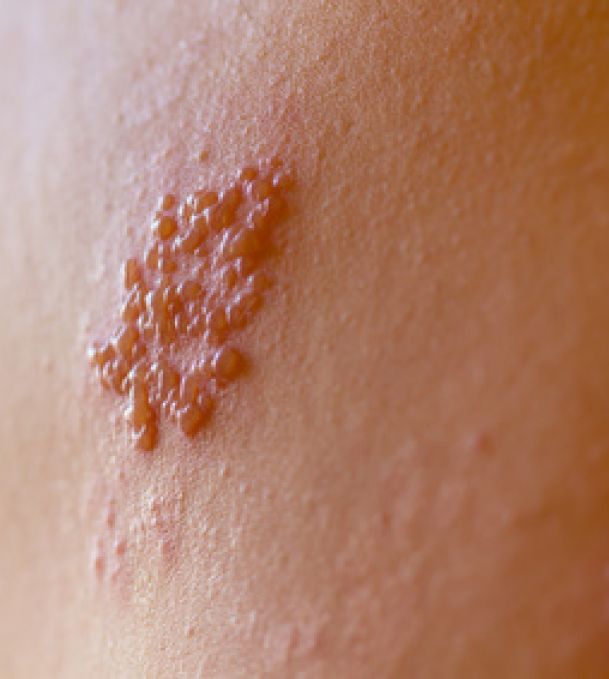
Herpes Zoster (Gürtelrose)
Herpes Zoster ist eine neurokutane Erkrankung, die durch das Varizella-Zoster-Virus (VZV) ausgelöst wird. Nach einer ersten Infektion (Varizellen = Windpocken), die sehr oft im Kindesalter auftritt, nistet es Varizella-Zoster-Virus in Nervenknoten (Spinalganglien und Hirnnervenganglien) ein. Viele Jahre danach kann es zu einer Reaktivierung des Virus kommen. Der Patient erkrankt dann an Herpes Zoster (Gürtelrose). Warum es zur Reaktivierung der schlummernden Varizellen kommt, ist nicht genau bekannt, aber man weiß, dass die Reaktivierung durch eine Abnahme der zellulären Immunabwehr begünstigt wird, wie sie im Rahmen von Krebserkrankungen, Chemotherapie, Bestrahlung, HIV-Infektion und im Alter auftritt.
Windpocken werden durch Tröpfcheninfektion (Niesen, Husten) oder durch Schmierinfektion (virushaltiger Bläscheninhalt oder Krusten) übertragen. An herpes Zoster (Gürtelrose) erkrankte Menschen können (durch virushaltigen Bläscheninhalt) auf nicht immune oder nicht geimpfte Personen Windpocken übertragen.
Bei dem Herpes Zoster (Gürtelrose) treten die Beschwerden örtlich begrenzt auf. Die Beschwerden treten nur in dem Hautgebiet auf, das vom jeweils betroffenen Spinalnerv versorgt wird. Die Krankheit fängt oft mit Abgeschlagenheit, leichtem Fieber und auch brennenden Schmerzen in dem entsprechenden Hautgebiet an.
Ein paar Tage nach dem Auftreten der Schmerzen treten sich einseitig in einem umschriebenen Hautbezirk die Hauterscheinungen wie Rötung, Bläschen in Gruppen auf. Später platzen und verkrusten die Bläschen, manchmal lassen sie auch Narben und Pigmentierung zurück. Die volle Rückbildung der Beschwerden kann bei dem Herpes Zoster etwas dauern. Das Varizella-Zoster-Virus befällt sehr häufig die Spinalnerven der Brust- und Lendenwirbelsäule und auch die Nerven des Gesichtes. In der Regel ist das ist das Risiko für Komplikationen bei Menschen mit geschwächtem Immunsystem erhöht.
Herpes Zoster (Gürtelrose) wird meist schon anhand einer Befragung des Betroffenen (Anamnese) sowie anhand der typischen Beschwerde wie Effloreszenzen, in Verbindung mit Parästhesien und Schmerzen diagnostiziert.
Mit Hilfe einer Laboruntersuchung wie PCR (Polymerase-Ketten-Reaktion) können die Viren oder selbst winzige Mengen des Erbguts des Erregers in Bläschenflüssigkeit nachgewiesen werden. Zur Therapie von Gürtelrose werden Virostatika eingesetzt. Es ist wichtig frühzeitig mit Therapie zu beginnen um mögliche Komplikationen zu verhindern. In der Regel erfolgt die Therapie mit Aciclovir, Birvudin, Famciclovir oft in Tablettenform. Patienten mit Augen- und Hirnbeteiligung erhalten den Wirkstoff über Infusionen verabreicht. Zudem wird die Krankheit symptomatisch therapiert mit Schmerzmitteln und sorgfältiger Hautpflege, Abdecken der Läsionen, um eine bakterielle Besiedlung zu vermeiden.
Der an herpes Zoster (Gürtelrose) Erkrankte sollte die Hautläsionen abdecken und die Händehygiene strikt beachten, insbesondere nach Berührung der Hautläsionen, um eine Schmierinfektion zu vermeiden. Solange der Bläschenausschlag besteht, sollte der Kontakt zu abwehrgeschwächten Personen und Schwangeren unbedingt vermieden werden.
Die Ratschläge darf nicht zur Selbstdiagnose-oder -behandlung verwendet werden und kann einen Arztbesuch nicht ersetzen.
DR.MED.AFSHIN SERESTI